◎文╱盧志嘉
TTS之處置主要參考過去針對HIT或自體免疫血栓性血小板低下的經驗,依據中華民國血液病學會、ACIP及衛福部疾管署共同發佈之指引,治療建議包括支持性治療、抗凝血治療及免疫治療。因為輸注血小板可能加重血栓形成,除非發生嚴重出血情形,支持性治療應避免輸注血小板;另TTS也常會造成fibrinogen低下,建議補充維持fibrinogen大於100-150 mg/dL,但由於國內無常規使用的fibrinogen製劑,故可考慮使用冷凍沈澱品 (cryoprecipitate, cryo) 補充。在抗凝血治療部份,由於肝素、低分子量肝素及warfarin在HIT會加重血栓,故建議避免使用;國內可選用之抗凝血治療包括皮下注射第Xa因子抑制劑fondparinux或DOAC (Direct oral anticoagulant) 如dabigatran、rivaroxaban、apixaban及edoxaban,考量TTS同時有血小板及fibrinogen低下,故抗凝血藥物應審慎使用,並嚴密追蹤是否有出血情形。免疫治療則建議可以高劑量IVIG 2 g/kg分成2-4天靜脈注射給予,以提升血小板數值;對於血小板數值小於50,000/μL病患亦可加入類固醇治療,初始劑量為prednisolone 1 mg/kg/day。另外,若血小板數值小於30,000/μL病患,且經IVIG及類固醇仍無法提高血小板數值時,可考慮進行血漿置換術。
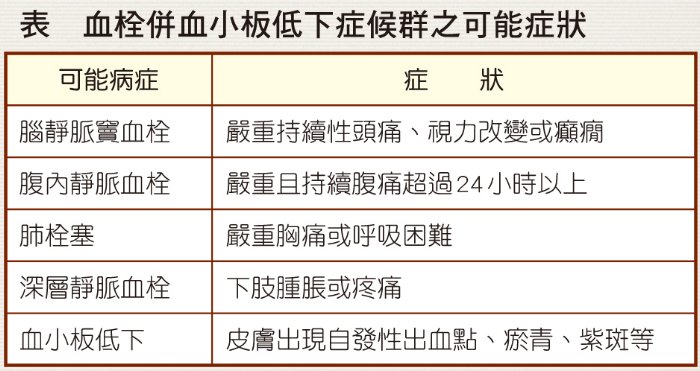
目前TTS案例多數為20至55歲的女性,仍無其他可能的危險因子,整體而言,施打COVID-19疫苗仍是利大於弊。醫療人員對於接種AZ、嬌生疫苗者,應提醒TTS的發生率非常低但卻嚴重,仍不得輕忽,可能發生在接種疫苗後5至28天內,故於施打疫苗後28天內,若出現任何疑似血栓、血小板低下症狀(如表),應儘速就醫檢查並說明疫苗接種史,及早處理以避免持續惡化。
(全文完)
參考資料
1. Scully M, Singh D, Lown R, et al. Pathologic antibodies to platelet factor 4 after ChAdOx1nCoV-19 vaccination. N Engl J Med 2021;384:2202-11.
2. 血栓併血小板低下症候群 (疫苗引起之免疫血栓性血小板低下症)。民國110年6月4日,取自:衛生福利部疾管署網頁:https://www.cdc.gov.tw/File/Get/rGDR4kOc-6JhcQVUuFRHRw
(本文作者為臺北榮民總醫院藥學部臨床藥師 /
成功大學藥理所碩士)
回首頁 |